臨床試驗近20年,取樣代表性仍有待改善 原載於新公民議會
「臨床試驗」是從藥物研發到新藥上市之間,漫長的人體實驗階段。對台灣而言,臨床試驗不再是陌生的名詞,漸漸也有愈來愈多台灣人參加。
有句知名的廣告台詞:「先講求不傷身體,再講求效果」,用來描述臨床試驗只正確一半,因為要通過臨床試驗,不但不能傷身體,還要確實有效果,才能上市成為藥物(試驗時沒效的產品,無法通過測試!)。然而,儘管每一款合格藥物都經歷過嚴謹的程序,確定試驗時有效,實際大規模使用以後,有時候藥效卻不如預期,甚至還會導致未知的副作用。
潛藏的問題是,臨床試驗是否有足夠的代表性?現行的臨床試驗,有多少人參與,不足的代表性又該如何改善?這是兩位製藥專家,發表在科學媒體 Nature 文章《When will clinical trials finally reflect diversity?》的重點。
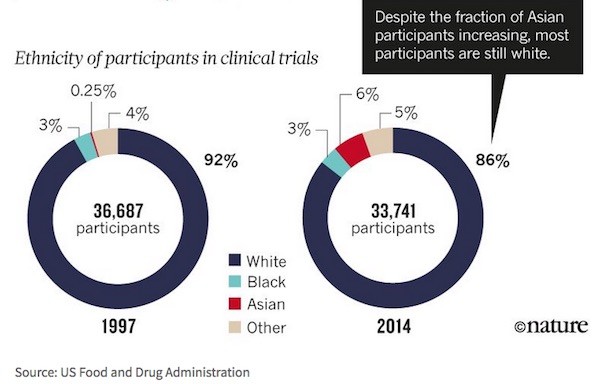
這篇文章回顧從 1997 到 2014 年,世界各地臨床試驗的狀況。符合 FDA 規範下的臨床試驗,近 20 年來參與的國家數目,由 32 成長為將近兩倍的 57,乍看之下多樣性提升不少。然而,再細看參與者的人群組成,1997 年的「白人」占 92%,2014 年卻只下降一絲絲到 86%,顯而易見,臨床試驗仍然以白人為絕大宗。
遺憾的是,儘管如今人類遺傳學分析已經相當發達,足以直接釐清每個人基因組之間,小到單一 DNA 位置的細微差異,這篇文章仍然採用十分粗糙,往往意義不明的「白人」、「黑人」、「亞洲」、「其他」分類。不過我們無法責怪作者,因為多數臨床試驗的記錄,只能提供這麼多訊息。本文只好依照作者的歸類法。
由一項分析可以看出,目前臨床試驗的取樣對象多麼狹隘。1997、2004、2009、2012、2014 這五年,通過了 81 款治療中樞神經系統、心臟、癌症的藥物,共有 15 萬受測者參與,其中高達 85% 以上是白人。然而 2015 年時,全世界有 75% 的人口住在亞洲或非洲。
你想的沒錯,大部分臨床試驗的參與者,仍是美國與西歐的白人。
研發給白人吃的藥,不能也給黑人吃嗎?話不是這樣講,比較科學的說法是,病患間各種差異(年齡、性別、病史等等),都會導致藥效有所不同,而遺傳差異也是一大影響因素;比方說某案例中,對美國白人通常有效的藥,用於日本人時,卻會因日本常見的遺傳變異失效。
另一個南非的案例中,研究其他族群找到,與肥厚性心肌症有關的 DNA變異,被證實其實與該疾病無關,而造成誤診。
臨床試驗的代表性不足,確實會造成負面傷害,需要解決。不過臨床試驗如今的程序已經曠日費時,耗費大筆成本,也時常反映在高昂的藥價上(藥價那麼貴,不見得是藥廠貪心,某部分可以看成研發風險費),若是希望擴大病患的代表性,而讓更多受測者參與,很可能又會延長時程,增加研發成本與藥價。
諾華改造 T 細胞治療癌症,一次 47.5 萬美金會太貴嗎?
增進臨床試驗參與者的多樣性,是值得重視,需要很多智慧處理的醫療問題。以現狀看來,台灣光是參加更多,就能直接增進全世界臨床試驗的多樣性,不論出於造福自己或全人類的立場,都值得投入更多。
歡迎光臨粉絲團一起討論:盲眼的尼安德塔石器匠


 留言列表
留言列表
 科學資源
科學資源 
